- Politik
KIS-Usability und Patientensicherheit – 1000 Klicks entfernt?
Eine neue Studie zeigt, dass die Benutzungsfreundlichkeit von Klinik- und Praxisinformationssystemen in vielen Fällen zu wünschen übriglässt. Dies kann auch zu gefährlichen Situationen führen.
12.08.2025

Ende 2024 waren die vsao-Mitglieder eingeladen, sich an einer Befragung zur Benutzungsfreundlichkeit (Usability) von Klinik- und Praxisinformationssystemen (KIS und PIS) zu beteiligen. Da diese Systeme heute das zentrale Arbeitsmittel für Ärztinnen und Ärzte im Spital und zunehmend auch in Praxen sind, ist auch ihr potenzieller Effekt auf die Patientensicherheit erheblich. Die Studie unter der Leitung von Prof. Dr. David Schwappach vom Institut für Sozial- und Präventivmedizin der Universität Bern wurde von der FMH unterstützt. Sie hatte zum Ziel, erstmalig für die Schweiz den aktuellen Stand der Usability zu erheben.
Ein neues Erhebungsinstrument
Dafür wurde in einem aufwendigen, iterativen Verfahren ein neues Erhebungsinstrument entwickelt, das insbesondere auf für die Patientensicherheit relevante Schlüsselbereiche der Usability abzielt (z. B. Workflow-Integration, Navigation, kognitive Belastung, Nützlichkeit von Warnmeldungen). In der nationalen Querschnittsbefragung wurden 3 globale Beurteilungsfragen (SES – safety, efficiency, satisfaction) sowie 25 spezifische Fragen zur patientensicherheitsrelevanten Usability gestellt (system usability and risk evaluation, SURE). Auch eine offene Frage zu sicherheitskritischen Zwischenfällen war inkludiert. Alle Fragen bezogen sich auf jenes KIS/PIS, mit dem die teilnehmende Person im Alltag mehrheitlich arbeitet.
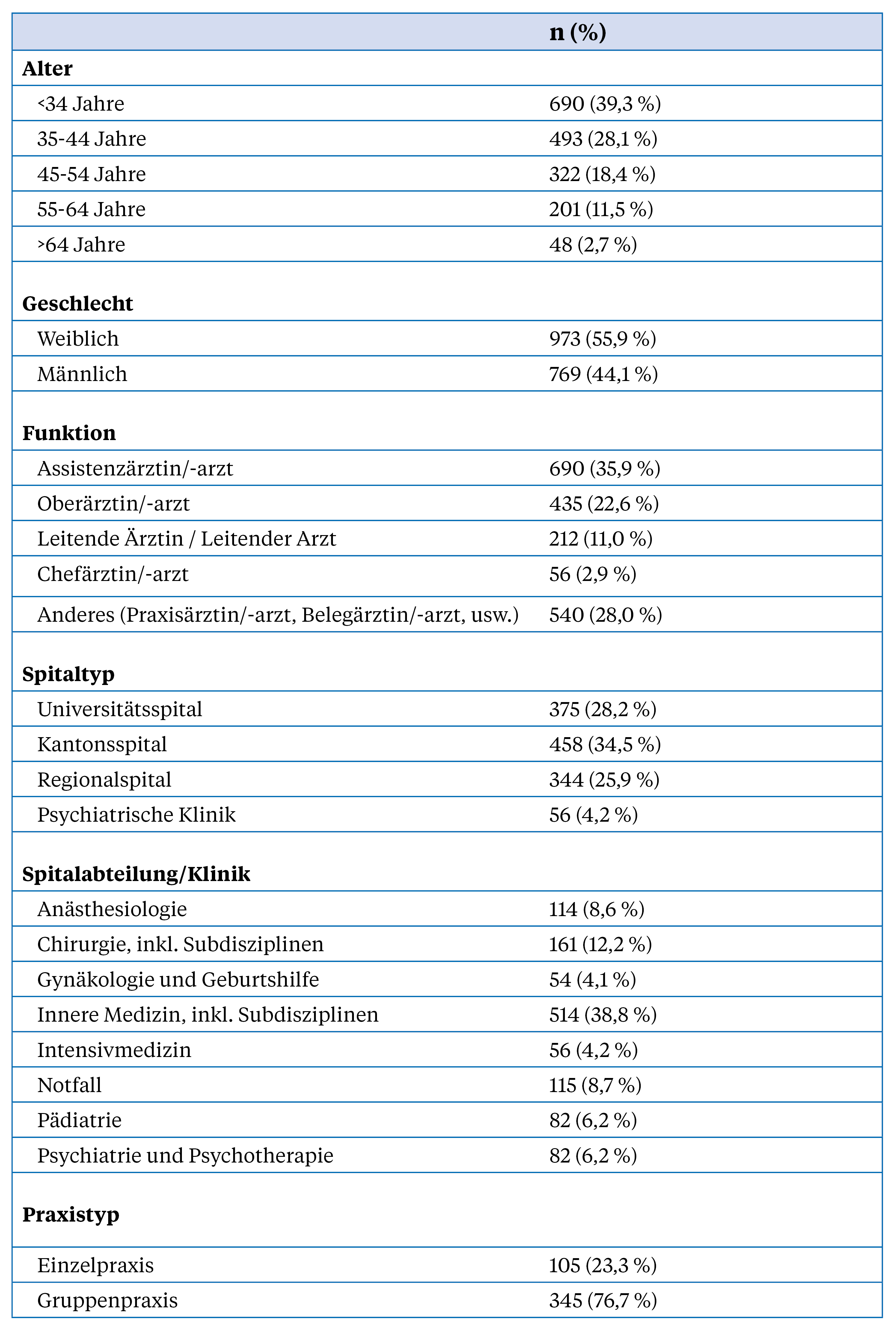
Insgesamt beteiligten sich 1933 Ärztinnen und Ärzte, die ein KIS/PIS benutzen, an der Befragung. Davon arbeiteten 74 Prozent im Spital und 26 Prozent im praxisambulanten Setting. Die Tabelle 1 zeigt, dass eine diverse Gruppe von Ärztinnen und Ärzten teilnahm.
Zentrale Ergebnisse
Insgesamt war das Level an Unzufriedenheit (globale Bewertungen, SES) in allen Sektoren und Disziplinen und über alle KIS/PIS hinweg hoch: 56 Prozent der Ärztinnen und Ärzte gaben an, dass ihr System die Patientensicherheit nicht verbessert; 50 Prozent empfanden ihr System als ineffizient. Nur 50 Prozent der Befragten sind zufrieden mit ihrem KIS/PIS. Spitalärztinnen und -ärzte gaben systematisch und signifikant schlechtere Bewertungen ab als Ärztinnen und Ärzte in Praxen.
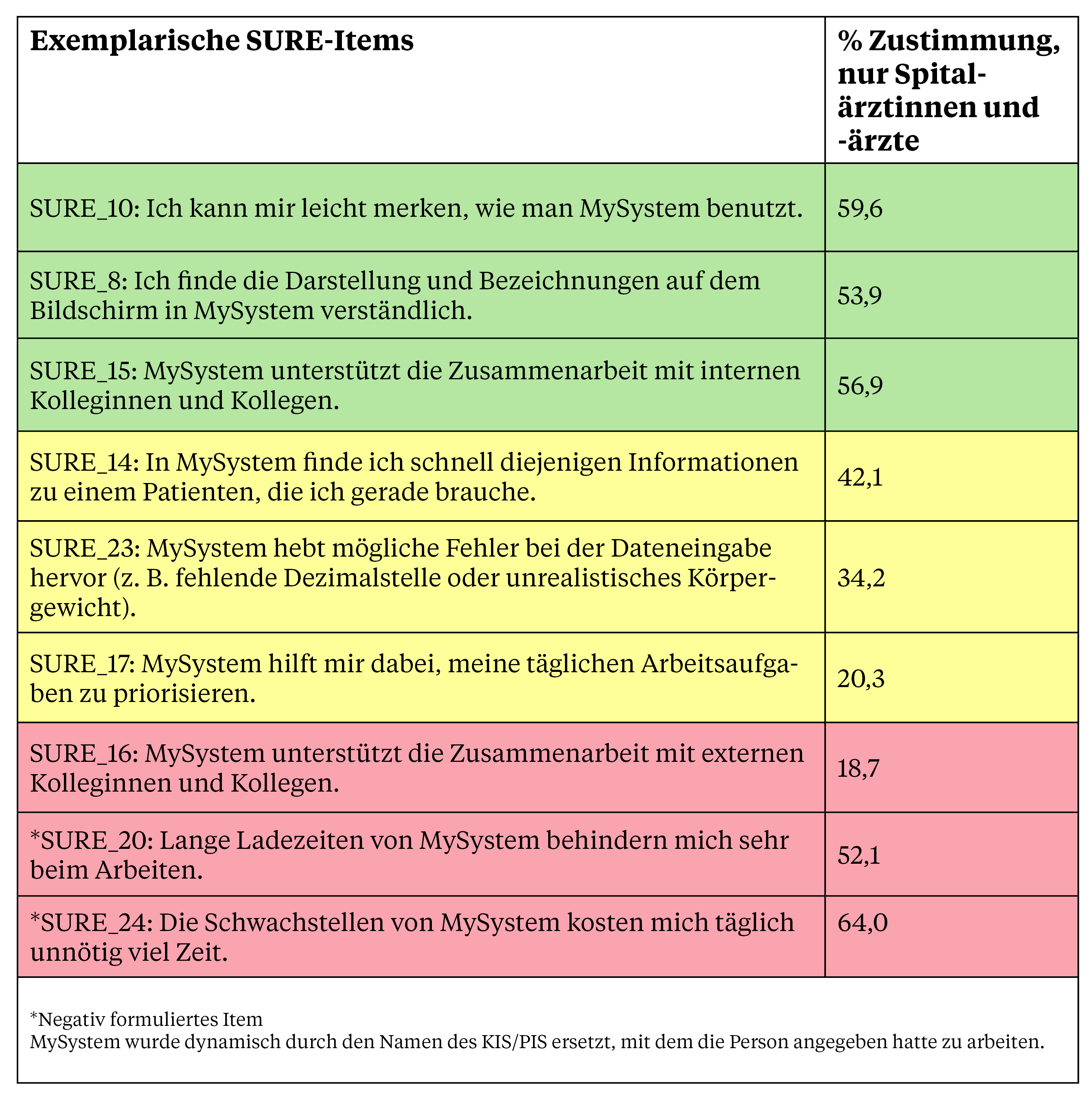
Die KIS-Systeme erzielten im Durchschnitt 49 Prozent der maximal erreichbaren Punkte in der detaillierten Usability-Bewertung (SURE, 25 Items), PIS im praxisambulanten Setting erzielten 63 Prozent der Punkte. Tabelle 2 zeigt beispielhaft Items mit besonders guten (grün), mittleren (gelb) und besonders schlechten Bewertungen (rot). Dabei fällt auf, dass selbst die besten Werte immer noch sehr viel Luft nach oben aufweisen. Beispielsweise stimmen weniger als zwei Drittel der Befragten zu, dass sie sich leicht merken können, wie man ihr KIS/PIS benutzt.
Lokale Implementierung ist relevant
Sowohl innerhalb des praxisambulanten Settings als auch innerhalb des Spitalsettings zeigten sich erhebliche und signifikante Unterschiede in den detaillierten Usability-Bewertungen (SURE) zwischen den KIS/PIS-Produkten. Das heisst, dass nicht alle Produkte gleichermassen «gut» oder «schlecht» bewertet wurden, sondern Ärztinnen und Ärzte sehr differenzierte Beurteilungen entsprechend ihren Erfahrungen abgeben. Eine wichtige Frage, die sich aus den substanziellen Unterschieden zwischen den Systemen ergibt, ist, ob diese primär auf das bewertete System oder die jeweilige lokale Implementierung im Spital zurückzuführen sind. Bei jenen KIS, für die ausreichende Daten aus mehreren Spitälern vorlagen, konnte dies in einer Mehrebenenanalyse untersucht werden. Diese zeigte, dass 38 Prozent der Varianz in den Usability-Bewertungen auf Unterschiede zwischen KIS, 51 Prozent auf spitalinterne Variationen innerhalb derselben KIS und nur 11 Prozent auf individuelle Arztunterschiede zurückzuführen sind. Dies unterstreicht die Bedeutung der lokalen Implementierung (z. B. Konfiguration, Funktionen, Schulung, laufende Unterstützung und Verbesserung): Das gleiche KIS wird an verschiedenen Standorten substanziell unterschiedlich bewertet. Unterschiede innerhalb der Ärzteschaft (z. B. Alter, Geschlecht, Fachgebiet) spielen hingegen nur eine untergeordnete Rolle.
Unterschiedliche Stärken und Schwächen
Ein Vorteil des detaillierten Instruments (SURE) ist, dass Antwortmuster in den Bewertungen zwischen Systemen verglichen werden können. Eine kanonische Diskriminanzanalyse ergab, dass die am häufigsten bewerteten KIS sehr unterschiedliche Stärken-Schwächen-Profile aufweisen und Antworten auf dem SURE-Instrument diese gut abbilden können: Als wichtigste differenzierende Merkmale wurden lange Ladezeiten, nutzlose Warnungen, Hervorhebung von falsch eingegebenen Daten, Zusammenarbeit mit internen Kolleginnen und Kollegen und effizientes Arbeiten identifiziert. In diesen Aspekten unterscheiden sich verbreitete KIS erheblich.
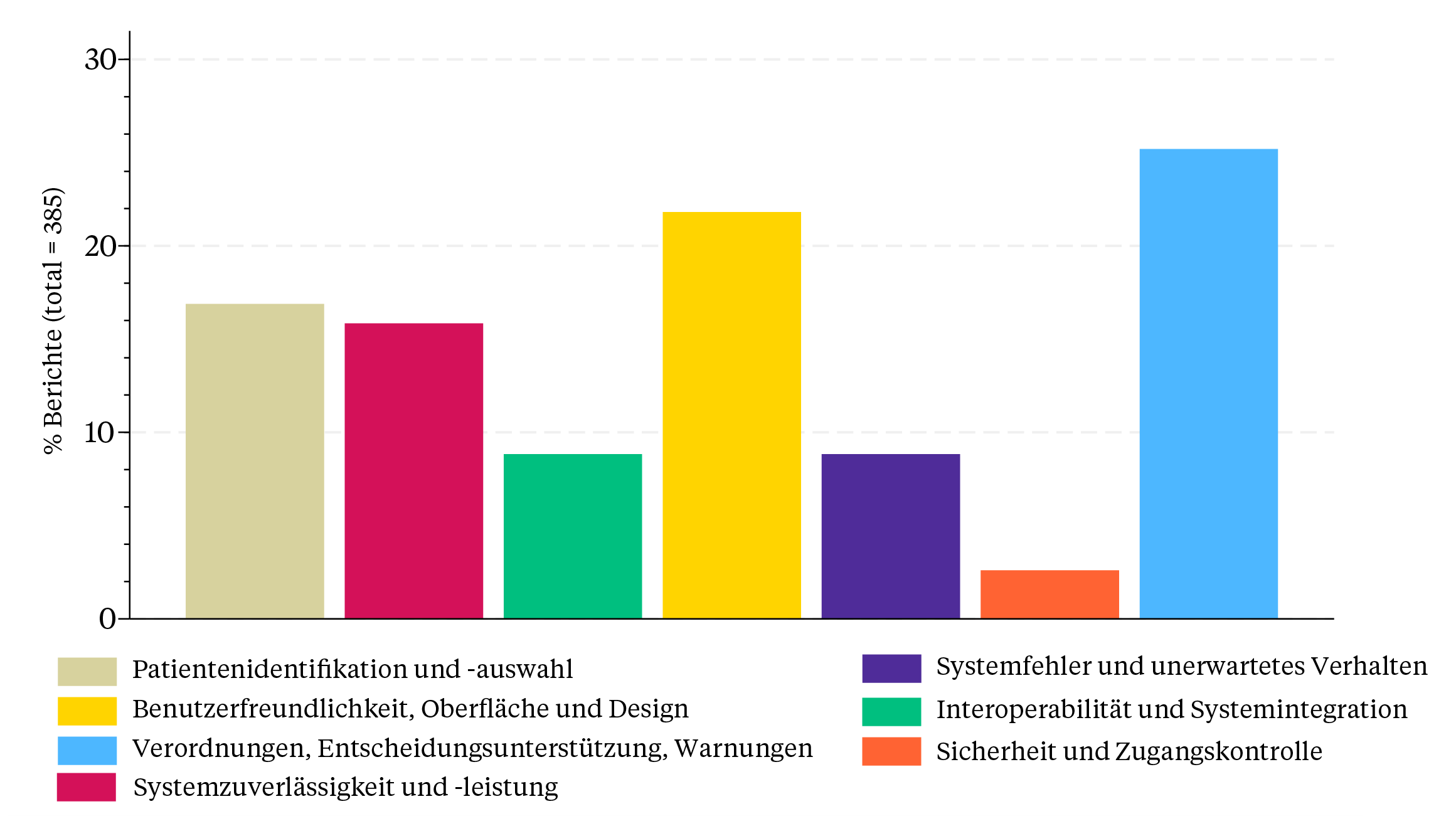
Einige Fragen adressierten auch direkt die Patientensicherheit: So wurden die Teilnehmenden gefragt, ob sie in den vergangenen vier Wochen ein sicherheitsrelevantes Ereignis beim Arbeiten mit dem KIS/PIS erlebt hatten, und was das genau war. Knapp 400 Teilnehmende (23,9 Prozent) gaben an, ein sicherheitsrelevantes Ereignis im Zusammenhang mit dem KIS/PIS erlebt zu haben. Die Hälfte dieser Vorfälle (49,7 Prozent) wurde nicht formell gemeldet (z. B. in ein CIRS oder durch eine Meldung an die IT). Die detaillierten Berichte (n = 385) beinhalteten zum Teil ernste, risikoreiche Situationen, zum Beispiel sehr lange Ladezeiten in Notfallsituationen, die zu Patientengefährdungen führten, oder das «stille Springen» zwischen Patientenakten, sodass Verordnungen für die falsche Patientin erfolgten. Die Berichte wurden nach übergeordneten Themenbereichen klassifiziert (Abbildung).
Direkte und indirekte Effekte der Usability
In Hochrisikobereichen wie der Medizin übersetzt sich eine schlechte Benutzungsfreundlichkeit von IT-Produkten direkt in Risiken für Patientinnen und Patienten: In einem unübersichtlichen Programm ein falsches Datum bei einer Flugbuchung anzuklicken, ist ärgerlich, bei einem falschen Patienten ein Medikament zu verordnen, kann schnell gefährlich werden. Genau solche Ereignisse wurden in relativ grosser Zahl von den teilnehmenden Ärztinnen und Ärzten in unserer Studie berichtet. Neben solchen direkten Effekten, z. B. durch eine schlechte visuelle Darstellung, hat die Usability auch indirekte Effekte auf die Patientensicherheit: Die Erledigung vieler Aufgaben wird als mühsam, anstrengend und den Arbeitsfluss unterbrechend wahrgenommen. Kognitive Überlastung und Ermüdung können dann wiederum selbst zur Gefahr werden. Gemäss grossen Studien aus den USA korreliert bessere KIS-Usability mit geringerer Arbeitsbelastung und geringeren Burnout-Raten bei Ärztinnen, Ärzten und Pflegepersonal. Die Diskrepanzen zwischen den Versprechen der Digitalisierung («mehr Sicherheit», «mehr Effizienz») und der tatsächlichen Erfahrung der Ärzteschaft sind besorgniserregend.
Schlussfolgerungen und Ausblick
Unsere Studie konnte als erste nationale Baseline für die Schweiz zeigen, dass Ärztinnen und Ärzte die Benutzungsfreundlichkeit der derzeit eingesetzten KIS/PIS hinsichtlich Schwerpunkt Patientensicherheit insgesamt nicht sehr gut bewerten. Allerdings zeigen sich auch erhebliche Unterschiede zwischen den Systemen und zwischen den lokalen Implementierungen in den Spitälern. Dies betont die Wichtigkeit der IT-Abteilungen bei der Anpassung von KIS/PIS an die Bedürfnisse der Kliniken, der Integration in den jeweiligen Workflow und der Unterstützung der täglichen Arbeit. Mit Abschluss der Studie liegt nun zudem ein Fragebogen-basiertes Instrument vor, das für lokale Projekte genutzt werden kann. So zum Beispiel, um die Wirksamkeit von Massnahmen und Anpassungen an KIS/PIS zu evaluieren. Auf nationaler Ebene sind Folgeuntersuchungen wünschenswert, die die Entwicklung im Zeitverlauf monitoren, wie dies bereits in einigen skandinavischen Ländern der Fall ist. Transparente Vergleiche zwischen verschiedenen KIS/PIS sind dringend notwendig, um Verbesserungsbereiche zu identifizieren und zielgerichtet angehen zu können. Die Auswirkungen der Digitalisierung sowohl für die Patientensicherheit als auch für die Effizienz und die Belastung der Mitarbeitenden müssen konsequenter evaluiert werden, wie dies in anderen Bereichen der Medizin mit so grossen potenziellen Folgen und so hohen Investitionen seit Langem zu Recht selbstverständlich ist.
Weiterführende Links
- Link zur Originalstudie: www.nature.com/articles/s41746-025-01657-4
- Link zum Instrument: www.zenodo.org/records/15373934




